Corresponding Author: Carlos Alberto Camacho Palacios, Médico cirujano. Universidad industrial de Santander. Cirujano general de la Universidad nacional de Colombia. Cirujano Gastrointestinal y Endoscopista digestivo de la Universidad pontificia Javeriana. Nutriólogo. Postgrado en psicología y enfermedad psicosomática. Exprofesor del Departamento de Cirugía de la Universidad Nacional de Colombia. Director de medinblue centro de Gastroenterología, nutrición, ejercicio y bienestar.
Copy Right: © 2022 Carlos Alberto Camacho Palacios, This is an open access article distributed under the Creative Commons Attribution License, which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Received Date: November 23, 2022
Published Date: December 05, 2022
El eje cerebro intestinal es un modelo patofisiológico bidireccional que se viene estudiando en las últimas décadas como el origen de múltiples enfermedades, su disfunción se ha relacionado con la aparición y desarrollo del síndrome del intestino irritable, dispepsia, enfermedad inflamatoria intestinal, obesidad, ansiedad, depresión , fibromialgia incluso con el Alzheimer y el cáncer. Varios estudios nos permiten llevar este eje cerebro intestinal a un sistema más amplio que incluye además la microbiota, los nutrientes y el metabolismo, lo que denominaremos el sistema cerebro-intestino- microbiota-nutrientes- metabolismo (CINM2). Estos elementos de este sistema se relacionan multidireccionalmente y su disfunción tienen en común la alteración de la barrera intestinal, de su permeabilidad, la alteración inmune y el desarrollo de cierto grado de inflamación de bajo grado. En este artículo se revisan los cinco elementos de este sistema , como se relacionan en su estado de equilibrio y en su estado disfuncional y se propone una estructura novedosa e integral que sirve para actuar en estas cinco dianas equilibrando todo el sistema CINM2 y así obtener mejores resultados en la prevención y desarrollo de las enfermedades relacionadas.
Palabras clave: eje cerebro intestinal, enfermedad gastrointestinal funcional, síndrome del intestino irritable, obesidad, inflamación de bajo grado, alteración de la barrera intestinal, programa de las 7 zonas, sistema cerebro-intestino-nutrientes-microbiota- metabolismo.
CINM2: Cerebro-Intestino-nutrientes-microbiota-metabolismo SII: síndrome de intestino irritable
ECI: Eje cerebro-intestinal
HPA: hipotálamo-pituitaria- adrenal
EII: Enfermedad inflamatoria intestinal
BMI: Barrera de la mucosa intestinal AGCC: ácidos grasos de cadena corta
En las últimas décadas hemos pasado de ser un individuo a un organismo (holobionte) [1] que contiene múltiples microrganismos (la microbiota) con los cuales compartimos nuestros genes ,los nutrientes, mediadores y las vías metabólicas. De cómo nos relacionamos con nuestras bacterias depende la integridad de la barrera intestinal , el grado de inflamación de la mucosa intestinal y a nivel sistémico. Hemos pasado de tener un eje cerebro intestinal (ECI) a ser un sistema o mejor un metasistema (un suprasistema que contiene otros subsistemas) con una gran autopista de información entre el cerebro y el intestino.[2]
Nos comportamos como un sistema cerebro-intestino-nutrientes-microbiota-metabolismo (CINM2), su equilibrio esta orquestado por una adecuada comunicación de todo el sistema, entre las emociones, el tipo de microbiota, la barrera intestinal ,los nutrientes y el tipo de metabolismo definido no solo por la dieta sino también por la composición corporal. Cualquier cambio en uno de ellos cambia todo el sistema.
Este sistema se comporta de dos maneras adaptado a su estado disfuncional o estado de confort en el malestar(distorsión en la comunicación) o en su forma funcional adaptado a su estado de bienestar(equilibrio-homeostasis).
La disfunción del sistema CINM2 está relacionada con un factor común que es la inflamación y alteración de la barrera intestinal con aumento de la permeabilidad, activación del sistema inmune y con la aparición de enfermedades gastrointestinales funcionales como el síndrome de intestino irritable(SII), la dispepsia, las enfermedades metabólicas como la diabetes y la obesidad, enfermedad hepática, alteraciones emocionales como la ansiedad y la depresión , incluso con la fibromialgia, el Alzheimer y el cáncer. [3-8]
Los cinco elementos que interactúan en este sistema CINM2:
Las redes cerebrales se activan con los estímulos interiores (interocepción, propiocepción,estímulos cognitivos) y exteriores (a través de los sentidos ( generando estrategias emocionales de comportamiento) que pueden ser defensivas (eje hipotálamo-hipófisis- adrenal) o estrategias emocionales de crecimiento, bienestar e integración a través de redes conscientes.[9] Existen redes cerebrales que participan en el dialogo interno(red por defecto), cuando nos interesa un objetivo (red ejecutiva) o cuando buscamos una recompensa (red de recompensa) .El cerebro se conecta y desconecta de las diferentes redes según la zona o estrategia que estemos interpretando, diferente conectividad en la depresión, en el estrés o en el enamoramiento.[10,11,12]
El cerebro desde la infancia ha construido estrategias que se convierten en algoritmos con los que va a responder de manera automática ante los diferentes eventos diarios. Estas estrategias emocionales prediseñadas permiten al cerebro actuar de manera rápida , de manera inconsciente ,ahorrando energía. Estos algoritmos con los que compara nuestro cerebro la realidad pueden ser correctos o incorrectos.
La comunicación del sistema CINM2 se realiza por varias vías:
Vía neuronal bidireccional a través de la comunicación del cerebro con el sistema nervioso autónomo por el nervio vago.[13]
Vía inmune :a través del sistema inmune intestinal. [14]
Vía endocrina: por el sistema neuroendocrino cerebral (HPA) y por la producción de metabolitos de la microbiota intestinal que se comportan como hormonas los cuales circulan en el cuerpo y alcanzan otros órganos. [15,16]
La producción de metabolitos como los AGCC (acido butírico y propiónico) por las bacterias que pueden actuar a nivel cerebral.[17,18,19,20]
Participan en esta red de comunicación o sistema CINM2 con la barrera intestinal, el sistema nervioso entérico (plexo mientérico y submucoso),las células epiteliales de la mucosa intestinal con sus uniones intercelulares, las células inmunes ,células dendríticas, macrófagos, linfocitos y células plasmáticas.[21]
La microbiota intestinal es una comunidad compleja de 100 trillones de microbios que son más de 10 veces el número de células del organismo y tienen 150 veces más genes que los de nuestro genoma.[22]
La microbiota produce muchos neurotransmisores como catecolaminas ,GABA y triptófano que impactan el hipotálamo [23,24]
La microbiota se considera como si fuera otro órgano del individuo o un ecosistema capaz de influir en la función y regulación cerebral, del metabolismo y del grado de inflamación. Tiene la capacidad de cambiar la función neuroendocrina [25] puede afectar la fisiología del cerebro, el comportamiento y la función cognitiva. [20,26,27,28] tiene una importante influencia en el cerebro a través de la red neural, el sistema neuroendocrino, y el sistema inmune. [29] ; también regula el gasto energético y el apetito.[30] La microbiota produce ácidos grasos de cadena corta que regulan en el intestino (receptor grasos libres) la motilidad, secreción e inflamación. [31] estimulan la producción enteroendocrina de serotonina 5-HT [32] que actúa en el sistema nervioso entérico modulando la motilidad, secreción e hipersensibilidad visceral y a nivel del SNC actúa modulando el ánimo. La serotonina modula los síntomas relacionados con SII [33,34]
El tipo de nutrientes que elegimos de la dieta va a definir la composición de la microbiota y su metabolismo [34] , la composición corporal y el gasto energético. el consumo de alcohol altera la composición y función de la microbiota y la barrera intestinal del huésped [37,38,39].la dieta también puede alterar la permeabilidad intestinal. [40]
Una composición corporal adecuada y el equilibrio hormonal son también parte del sistema CINM2, El ejercicio hace que trabaje mejor la célula, mejora la calidad de las mitocondrias y la respiración celular [41,42], tiene un efecto antinflamatorio.[43] cuando se alcanza una adecuada relación entre el musculo, la grasa y el contenido óseo (equilibrio MGO) hay un mejor manejo del gasto calórico.
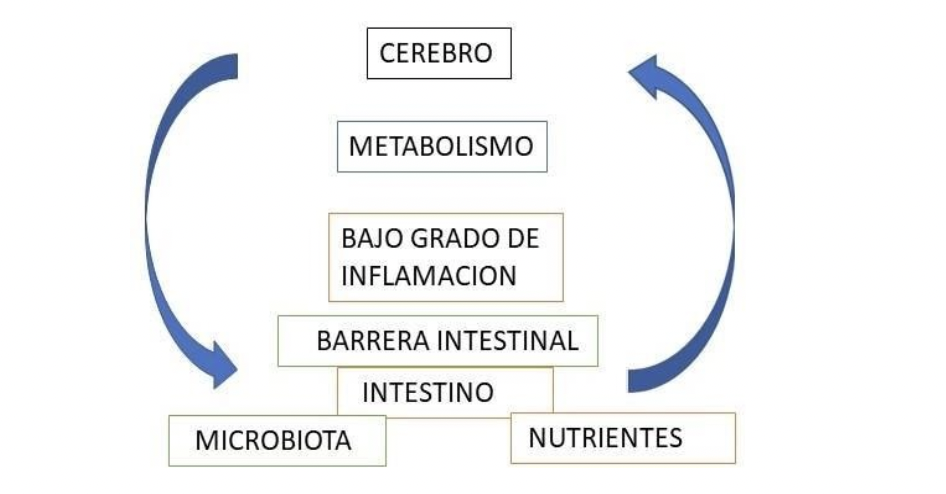
Figura1.Sistema CINM2
Nuestro cerebro también participa en el equilibrio metabólico a través del eje neuroendocrino y está en permanente comunicación con la microbiota y su carga genética. 2 La amígdala se encuentra en lo profundo del lóbulo temporal del cerebro y regula las emociones defensivas [44,45,46]. El estrés induce alteraciones en las vías neuro-endocrinas e inmunes del ECI.[47] causa cambios en la sensibilidad de las células inmunes periféricas resultando en un imbalance entre la respuesta pro y antinflamatoria [48] e induce disbiosis.[49].
El estrés puede causar hiper o hipoactividad del eje HPA ,del sistema nervioso autónomo, del sistema metabólico e inmune alterando el ECI llevando a la alteración de las funciones fisiológicas del tracto gastrointestinal. [50] afecta la composición y crecimiento de la microbiota.50,51 y la hipersensibilidad visceral [52] el estrés agudo y crónico altera la microbiota, las células inmunes de la mucosa intestinal y la producción de neurotransmisores. 47 puede llevar a la disrupción del sistema nervioso simpático y parasimpático del eje HPA ,de la modulación del dolor endógeno y de la vía aminérgica ascendente.
[53] El estrés puede desarrollar o agravar los síntomas SII. [54]
Se ha informado que la activación excesiva de la amígdala causa trastornos del estado de ánimo y disfunción cognitiva [55,56] Existe evidencia de disfunción autonómica y daño en la actividad del eje HPA en pacientes con SII y EII. [58] el estrés induce alteraciones en la microbiota acompañados de cambios en las citoquinas y quimiocinas. [57,59] momentos estresantes también alteran la microbiota a través de la producción de glucocorticoides. [60,61,62]
El estrés y el eje HPA afectan la composición de la microbiota. El estrés en la infancia puede llevar a cambios en la microbiota y esto se convierte en un factor de riesgo para desordenes relacionados con el estrés en el adulto. 63,64 el estrés temprano y la separación materna podrían llevar a cambios del HPA y de la microbiota a largo término.[65,66] estudios con roedores mostraron que el estrés cambió la función de barrera de la mucosa intestinal (BMI), hizo que LPS y otras citoquinas ingresaran a la circulación sanguínea y estimuló TLR4 y otros TLR que producen citoquinas inflamatorias. Los factores inflamatorios producidos periféricamente podrían aumentar la permeabilidad de la barrera hematoencefálica, lo que hace posible que los factores inflamatorios producidos periféricamente influyan directamente en el cerebro. [67]
El cerebro actúa a través del sistema nervioso autónomo y el eje HPA sobre el sistema digestivo incluyendo tránsito , motilidad, y sobre la BMI (secreción, permeabilidad) y sobre la expresión de la microbiota.6-5
Alteraciones emocionales predisponen a alteraciones de la función intestinal y las alteraciones intestinales a trastornos emocionales como se ve en estudios de SII. [69,70,71] El estrés induce inflamación intestinal, en modelos animales y humanos. El estrés y las infecciones intestinales pueden alterar la BMI e incentivar la inflamación. [72,73] apareciendo la disfunción de la BMI con anormalidades motoras y dolor visceral como se aprecia en el SII [74,75] el estrés puede incrementar la permeabilidad intestinal [51,76,77,78] por mecanismos de las células mastociticas y por elevación del cortisol. [51,79] que puede llevar a translocación bacteriana e inflamación de la mucosa [73] e inducen la activación de las células mastociticas intestinales [80,81,82,83] Hay un círculo vicioso entre el estrés crónico, la activación de los sistemas periféricos del estrés, la comorbilidad psiquiátrica y síntomas gastrointestinales.[52]
El sistema emocional tiene un gran impacto en el intestino (sistema nervioso autónomo, SNA) , en su microbiota [84] y en la permeabilidad de BMI, así mismo los cambios en la microbiota y alteraciones en la BMI causan alteraciones y activación del sistema inmune con un cierto grado de inflamación de bajo grado.[85,86] El sistema nervioso central y el entérico también pueden modular la microbiota por cambios principalmente en la función de la pared intestinal.[2,87]
Cambios en la dieta pueden alterar la microbiota y esta a su vez altera la capa mucosa intestinal permitiendo el acceso de partículas microbianas que entran en contacto con las células dendríticas aumentando la permeabilidad de la BMI liberándose mediadores que llevan a activación inmune en diferentes órganos incluyendo el cerebro(endotoxemia metabólica)88 llevando a una inflamación de bajo grado que se ha relacionado con varias enfermedades.Dietas con comidas rápidas y procesadas has sido asociadas con permeabilidad intestinal aumentada y con síntomas de depresión y en cambio dietas ricas en vegetales frutas y pescado están asociada con más bajos síntomas depresivos. [89]
Dietas altas en grasa hacen que se expresen más bacterias gram negativas con altos niveles de LPS 6- 9 (endotoxemia metabólica) lo que se relaciona con inflamación del intestino, hígado, tejido adiposo y en diabetes.18-6y son capaces de alterar la microbiota. [92]
La interacción entre la dieta ,la microbiota y el intestino juegan un papel importante en la salud del huésped en la supresión de patógenos, en los lípidos sanguíneos y en el desarrollo de los desórdenes metabólicos. [93] se necesita cambiar la dieta un tiempo largo para transformar la composición de la microbiota. [94]
La microbiota es un órgano independiente [95] y a su vez también es un sistema complejo de organismos [96] conectado con todos los otros órganos del sistema por vías bidireccionales neurales, inmunes y endocrinas 68 que va a influir en el desarrollo del SNC y entérico,[97] en la motilidad intestinal, [98] en el sistema inmune, en la nutrición, en el grado de inflamación intestinal, puede atravesar la BMI cuando esta se hace permeable y afectar otros órganos a distancia. La microbiota modula varia funciones fisiológicas del huésped incluyendo el metabolismo de la glucosa y la función hepática.[99] y actúa en el desarrollo cerebral. [100], también puede afectar el SNE.[101] y participa en los cambios de ánimo y comportamiento como en la depresión a través de metabolitos microbianos (AGCC) y generando proinflamación (LPS) [102,103] a través del nervio vago. [104] y por la producción de neurotransmisores como la serotonina (5HT). [105] afecta la neurogénesis y la expresión génica del hipocampo, participando así en la neuroplasticidad [106] Se ha demostrado que las bacterias productoras de GABA alivian la depresión y el comportamiento ansioso.[107]
La genética particular de un individuo también es un factor que selecciona el tipo de microbiota [108]y las diferentes culturas, al tener diferentes dietas presentan diferente tipo de microbiota.[57,109,110]
La microbiota es capaz de modificar el comportamiento incluso el sexual y social, el estrés, el aprendizaje, la memoria, y comportamientos de alimentación y de obesidad. [111]
La depresión se ha asociado a alteración de la microbiota y la transferencia de microbiota de roedores depresivos a roedores sanos induce comportamientos depresivos en los receptores sugiriendo el papel de la microbiota en la patofisiología de la depresión.[112,113]
La alteración de la microbiota está relacionada con enfermedades crónicas como el asma, EII, la depresión ,la obesidad, la diabetes T2.(resistencia a la insulina , inflamación) [114,115] complicaciones cardiometabólicas 8 y aun el cáncer [116]
El quinto elemento del sistema CINM2 es el tipo de metabolismo, que es el proceso del organismo para obtener o producir energía. Depende de los alimentos de la dieta , del estado del sistema hormonal y de la composición corporal o sea del equilibrio MGO y la actividad física que determinan la tasa metabólica .
La obesidad puede disminuir la calidad de vida y aumentar la frecuencia de desórdenes mentales como la depresión y la ansiedad.[117] la red de neuronas y hormonas entre en cerebro y el tracto gastrointestinal actúan en los receptores que regulan el apetito , la ingesta de comida y la obesidad.
[118] la microbiota de la persona obesa provee más energía al huésped que la microbiota asociado a la delgadez. [119]
El sistema CINM2 se adapta al ambiente interno y externo de manera DISFUNCIONAL o FUNCIONAL.
Describamos cómo es el comportamiento de este sistema CINM2 disfuncional:
Cuando hay un desequilibrio en alguno o varios de sus componentes todo el sistema sufre y aparecen manifestaciones de dolor e hipersensibilidad en varios órganos : los síntomas de síndrome de intestino irritable y de dispepsia se superponen con otras condiciones no gastrointestinales tales como fibromialgia, síndrome de fatiga crónica, ,vejiga hiperactiva, dolor pélvico crónico, y otros síndromes de dolor crónico. Todas entran en un mismo modelo patofisiológico bio-psico -social. [120]
Debido a la patogénesis multifactorial de la enfermedad gastrointestinal funcional se requiere además de la terapia farmacológica, la intervención psicológica y del estilo de vida, estrategias de autoayuda y enfoques nutricionales. [121]
La Disfunción Del Sistema Cinm2 se acompaña de la disfunción de sus subsistemas:
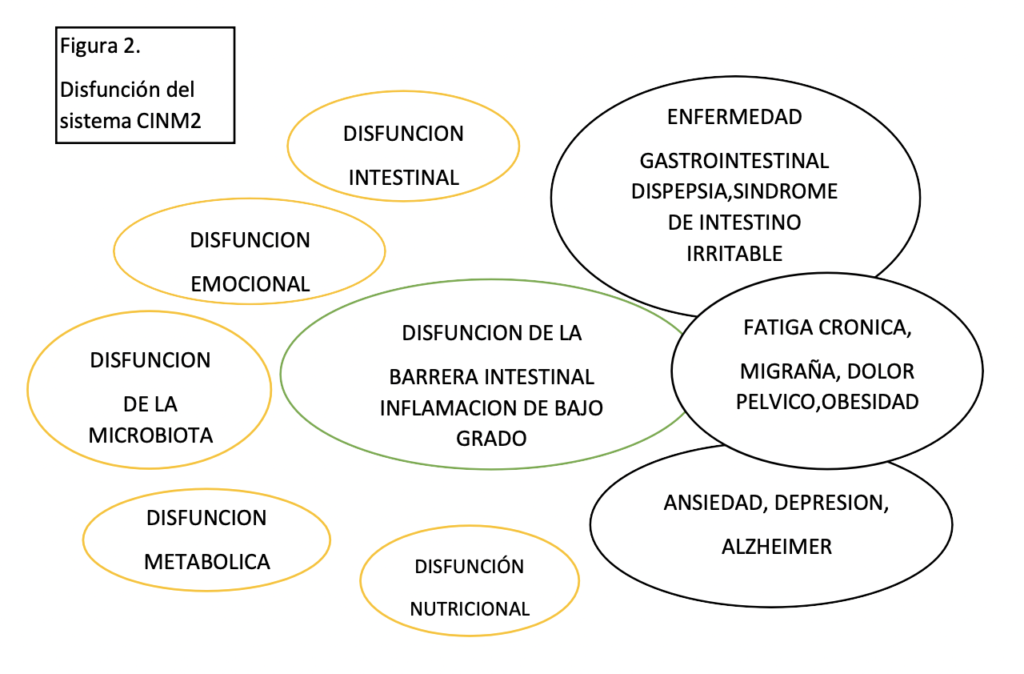
Tabla 1. Disfunción del sistema CINM2 | ||
Disfunción | Alteración | Resultado |
Disfunción emocional | Bloqueo del sistema emocional, alteración del modelo del procesamiento predictivo cerebral, hiperactivación e hipersensibilidad del sistema nervioso central y periférico, eje HPA y nervio vago. El aumento de cortisol causa Alteración de la microbiota y de la permeabilidad de la barrera intestinal | Ansiedad, estrés, depresión agresividad, disregulación del apetito. Alteración de la microbiota, de la barrera intestinal, causando inflamación mucosa, SII |
Disfunción intestinal e inmune | Alteración de la barrera intestinal con aumento de la permeabilidad y de su sistema inmune-disfunción de la barrera intestinal-, disbiosis, producción de citoquinas, inflamación intestinal que afectan el estado de animo | Traslocación bacteriana Activación del sistema inmune intestinal. Inflamación de bajo grado. Alteración de la motilidad intestinal, hipersensibilidad – síndrome de intestino irritable |
Disfunción Nutricional | Desbalance en la ingesta, consumo alto de grasa, carbohidratos refinados, endulzantes, procesados | Exceso de grasa, obesidad abdominal, inflamación |
Disfrunción en la microbiota | Alteración en la composición de la microbiota, disbiosis Producen factores proinflamatorios a través de una vía inmune, lo que causa neuroinflamación y daño cognitivo Disminución de los neurotransmisores bacterianos y alteración de producción de metabolitos, se selecciona la microbiota en cada enfermedad por ejemplo en la obesidad | el desequilibrio de la microbiota orquesta el desarrollo de trastornos neuropsiquiátricos (neuroinflamación),metabólicos y funcionales. Aumento del grado de inflamación Incremento de la eficiencia de la toma de calorías de los alimentos(obesidad) 122, disfunción del endotelio, hipertensión, enfermedad cardiaca |
Disfunción metabólica | Exceso de grasa ,reducción del musculo y del tejido óseo, desequilibrio MGO, aumento del porcentaje de grasa. | Alteración de la composición corporal, obesidad abdominal, síndrome metabólico, sobrepeso, inflamación. |
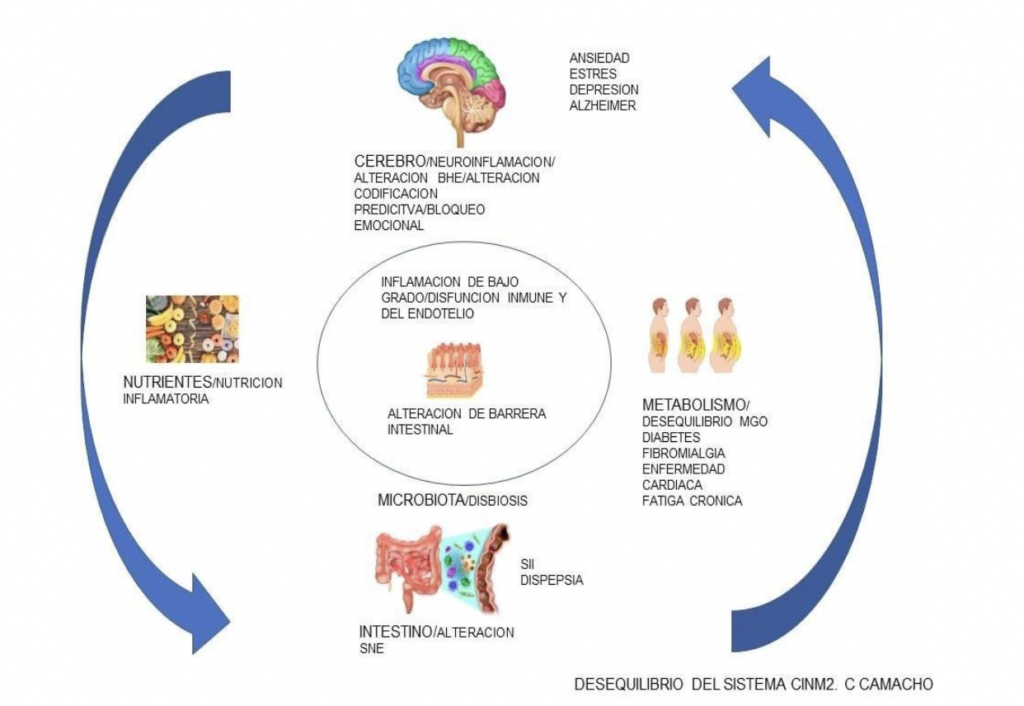
Tenemos 5 dianas terapéuticas para corregir la disfunción del sistema CINM2:
DISFUNCION DEL SISTEMA CINM2 | OBJETIVOS TERAPEUTICOS |
disfunción emocional | Conocer la estructura del sistemaemocional, las zonas y estrategias emocionales, para fluir e integrar todo el sistema, reaprendizaje de programas de comportamiento y sensibilidad intestinal. La psicoterapia puede reconfigurar patrones de activación predeterminados. 89 |
Disfunción intestinal | Nutrición natural, balance de la microbiota, restaurar la barrera intestinal. Control del grado de inflamación. Prebióticos, probióticos, fermentados |
Disfunción Nutricional | Nutrición natural ,fermentados, evitar toxinas y procesados, evitar el exceso de grasa, carbohidratos refinados, alcohol y endulzantes |
Disfunción en la microbiota | Nutrición natural y variada, fermentados, propiciar una microbiota diversa , uso adecuado de antibióticos, prebióticos y probióticos específicos, simbióticos, trasplante de materia fecal |
Disfunción metabólica | Equilibrio de la composición corporal (MGO), balance de la dieta y actividad física. |
Tabla 2. Objetivos Terapeuticos En La Disfuncion Del Sistema Cinm2
Es muy importante conocer el sistema emocional para poder transformarlo y entrar en un estado de crecimiento, autorrealización y bienestar. Para ello propongo el programa de las 7 zonas el cual es una estructura donde podemos intervenir en los diferentes niveles del modelo CINM2 basado en la inteligencia emocional. Libro la estrategia del bienestar. C Camacho 9
la primera zona es nuestra esencia ,nuestra verdadera naturaleza, que tiene que ver con nuestros valores fundamentales.
La segunda zona es la zona de supervivencia, está constituida por toda la información que nos permite sobrevivir y contiene todas las estrategias defensivas para enfrentar lo que consideramos una amenaza ya sea real o imaginaria y la manera como reaccionamos con ellas. Estar mucho tiempo en esta zona causa estrés e inflamación en diferentes partes del cuerpo -dispepsia, síndrome de intestino irritable, fibromialgia y muchas más- es donde se expresan las enfermedades de tipo psicosomático. Normalmente no se es consciente de estar atrapado en esta zona, identificados con nuestro yo defensivo. Es donde se manifiestan las emociones defensivas como la agresividad, el miedo o la tristeza (estado de confort en el malestar).
Esta zona tiene dos niveles:
Nivel de neuroprogramación: toda la información y estrategias con emociones defensivas que han sido creadas desde la infancia.
Nivel de Neuroreacción: es la forma como reacciona el individuo ante una amenaza con estrategias preconcebidas.
La tercera zona es la zona de neurotransformación y de resistencia al cambio: Es la zona donde podemos apreciar, hacer consciente y tomar distancia de la zona de supervivencia y de las estrategias que causan malestar , su modelo predictivo y su contenido (creencias limitantes, filtros, significados, expectativas, interpretaciones , síntomas , necesidades , identidades) . se evalúan las diferentes distorsiones del lenguaje, el individuo puede tomar consciencia de su mundo , de su entorno y puede modificar los modelos que utiliza para interpretarlo, utilizando los principios de la terapia cognitiva conductual (A. Beck. 123), defusionar los pensamientos de las emociones ,dejar de verse no como su yo defensivo sino como el contexto ( la consciencia que observa) donde la realidad sucede , desidentificarse del contenido, aceptando el dolor como parte de la vida y comprometerse con sus valores para seguir lo que más quiere de la vida (Hayes, terapia de aceptación y compromiso)[124] siendo consciente de su realidad en el presente (mindfulness) Kabat-Zinn J [125] .
En esta zona de transformación es normal que se presente una resistencia al cambio ya que al cerebro no le gusta cambiar las redes a las cuales ya se adaptado desde hace tiempo y de las cuales obtiene una recompensa, trata de proteger a la persona de ser rechazado, de cometer un error o de que ello le produzca ansiedad ( inmunidad al cambio de Kegan, Lahey,2009)126. Cambiar es un proceso que va desde no saber que se necesita cambiar ,hasta saber que debe hacerlo ,luego hacerlo y posteriormente mantenerse en ese nuevo estado. (modelo transteórico de prochaska y Diclemente 1984)[127]
El cerebro es probabilístico, crea un modelo adaptativo del mundo interno y externo, su mejor hipótesis. Si aprendemos nuevas estrategias el cerebro hará simulaciones diferentes —tomará nuevos algoritmos como modelos predictivos hacia el bienestar— el cerebro predice continuamente lo que va a suceder utilizando estrategias ya prediseñadas (modelos internos) para mantener la alostasis (adaptación a las demandas del ambiente y el equilibrio de la energía) si estas estrategias no son las correctas (modelos predictivos alterados) su actuar causará malestar y dolor (como en el SII donde puede haber una continua percepción de dolor así las sensaciones sensoriales del intestino sean normales o en la depresión donde pueden haber errores de predicción de recompensa interrumpida) con una incongruencia entre la percepción cerebral y la información ascendente interoceptiva, entonces deberá reevaluar su modelo predictivo (actualización del modelo y sus estrategias emocionales) para corregir este error predictivo (aprendizaje).[128-132]
Algunos consideran que el intestino es capaz de aprender . el estrés podría alterar la percepción por un proceso de aprendizaje y memoria. abriendo una puerta a terapias cognitivo-conductuales para extinguir aprendizajes como en el caso del SII. [120]
La zona cuatro es la zona de crecimiento, de desarrollo y bienestar, es más fácil entrar en ella si ya hemos superado la zona tres,
Tiene dos niveles :neurodiseño y neurobienestar.
El nivel de neurodiseño es el nivel de autorrealización donde se hace un viaje desde los valores (lo que es más importante para la persona) hasta las metas que se ha propuesto. Dejándose llevar por una tensión creativa que resulta de partir desde el estado actual hasta llegar al estado deseado.(la quinta disciplina de Peter Senge)[133]
El segundo nivel de esta zona es la de neurobienestar de esta zona es donde la persona puede utilizar sus fortalezas, virtudes y emociones positivas de la persona como son la gratitud, la alegría, la compasión, el optimismo y la empatía para entrar en un estado de plenitud aprovechando los aspectos positivos de la experiencia humana, evitando concentrarse en solo la reparación de lo negativo y traumático de la existencia (psicología positiva, Seligman 2000) [134]
La quinta zona es la de neuroconexión , al desarrollar esta zona se alinean los valores con las metas y con un propósito de vida que es el legado que quieres dejar a los demás, algo genial,bueno y positivo para el mundo. El hombre se caracteriza por la búsqueda de significado, de autotrascendencia, de un propósito de vida a través de la consciencia. Viktor Frankl. [135]
La zona seis, la zona de neurointegración es desde donde se hacen conscientes todas las zonas, donde se puede mover con flexibilidad en todas ellas y no quedarse bloqueado en la zona de supervivencia, desde aquí se puede contemplar to-do el modelo mental, las estrategias defensivas creativas y de bienestar que está utilizando y decidir si quiere hacer cambios que le permitan tener una mejor experiencia de vida.
La zona siete es la zona corporal, es donde se reflejan las emociones en los órganos del cuerpo, si hay malestar habrá síntomas, si entra en las zonas de bienestar y fluye en todo el sistema los síntomas no tendrán ningún valor. El resultado es el equilibrio del sistema CINM2 en un estado de confort en el bienestar.
Cuando se transcienden todas las zonas se entra en un estado donde se puede fluir en el bienestar, en la homeostasis completa de todo el sistema.
Zona | Intervención | Impulso | |
Zona 7 | La zona corporal | Equilibrio del sistema CINM2 | Homeostasis, control de la inflamación, regulación del metabolismo |
Zona 6 | Neurointegración | Observación, consciencia y fluides en todas las zonas emocionales. | Visión del sistema Yo protector, integral, nutricio, fortalecido |
Zona 5 | Neuroconexión | Alineación de valores, metas y propósito. | Tensión de intensión |
Zona 4 zona crecimiento | Nivel de neurobienestar | Concentrarse en las fortalezas, virtudes y emociones positivas. Atención plena. | Yo compasivo |
Zona 4 crecimiento | Nivel de neurodiseño | Estrategias creativas. Paso del estado actúa al estado deseado. | Tensión creativa Yo creativo |
Zona 3 | Zona de Neurotransformación y de resistencia al cambio | Hacer consciente y tomar distancia de las estrategias defensivas. Proceso de cambio Corrección de estrategias predictivas erradas | Yo observador y transformador, liberación emocional |
Zona 2 zona supervivencia | Nivel de Neuroreacción | Actuar de manera reactiva, defensiva. Patrones inconscientes. | Tensión defensiva Yo defensivo, yo contenido, dramático, histórico, crítico |
Zona 2 zona supervivencia | Nivel de Neuroprogramación | Información emocional. Psicobiografía, Creación de estrategias defensivas /estrategias predictivas | Tensión emocional. El miedo, necesidades no resueltas |
Zona 1 | Esencia | Valores | Honestidad, justicia, amor |
Tabla 3. Programa de las 7 zonas
Adaptado del programa de las 7 zonas de Carlos Alberto Camacho Palacios. Libro la estrategia del bienestar 9
En este sistema nos centraremos en todas las acciones que podamos hacer para mantener y recuperar la barrera intestinal, para controlar y equilibrar su estado de inflamación y evitar la translocación bacteriana y alteración inmune.
La nutrición debe ser a base de alimentos naturales, con abundante fibra, frutas ,verduras, fermentados y agua, evitando el exceso de grasas principalmente saturadas, el exceso de carbohidratos refinados , de aditivos y endulzantes. Los suplementos son necesarios cuando hay deficiencia o queremos apoyar una función específica del organismo. La nutrición de diseño significa que la dieta debe ser personalizada ya que todos los alimentos pueden no ser adecuados para todos los individuos teniendo en cuenta las patologías de base.
Es importante mantener la microbiota intestinal estable y diversa ya que ayuda a mantener el sistema inmune, el desarrollo cerebral , la barrera intestinal, el metabolismo, el control del apetito , el estado de ánimo y la prevención de la enfermedad reduciendo la magnitud de la inflamación [136] según el tipo de dieta será el tipo de microbiota. [137] Si consumimos proteína y grasa se aumentarán los bacteroides, en cambio sí consumimos carbohidratos se aumentar el género prevotella(MetaHIT) [138] la disbiosis se ha asociado al desarrollo de ansiedad, depresión, neuroinflamación , enfermedad autoimmune[139] obesidad , diabetes y enfermedad cardiaca, 140e influye en el equilibrio de la energía del huésped. [141] se ha demostrado que la microbiota de individuos no obesos es más diversa que la de los obesos.[142]
Los prebióticos promueven el crecimiento de bacterias benéficas en el intestino. [143]
Los prebióticos tiene un impacto anti-obesidad reducen el estado de proinflamación ,elevan la producción de AGCC y mejoran la barrera intestinal. [22,144]
Los probióticos podrían llegar a corregir los efectos dañinos de la alteración de la microbiota y la inflamación. 145 ayudan a recuperar la barrera intestinal [146] y las uniones apretadas entre las células epiteliales, reduciendo la permeabilidad, previniendo la translocación de bacterias, y reduciendo la inflamación derivada de los lipopolisacáridos (LPS). [147,148] las bifidobacterias han demostrado su habilidad para mejorar la función de la barrera intestinal en varios estudios. [149] los probióticos pueden tener efectos en la regulación del sobrepeso, pero esto parece ser especifico de las cepas y especies. 150 son una herramienta que pueden ayudar a disminuir el problema de la obesidad. [8,151]
Los simbióticos modulan la actividad metabólica en el intestino [152] ayudan en el control del azúcar en sangre y en el nivel de grasas y en la prevención de la osteoporosis .[153]
El trasplante de materia fecal puede ser útil en el tratamiento de estreñimiento crónico, síndrome de intestino irritable, enfermedad de Crohn , colitis ulcerativa ,obesidad y diabetes tipo 2. 154
La composición de la microbiota puede ser de ayuda en el tratamiento integral del equilibrio del sistema CINM2, pero se necesita más investigación para verificar la eficacia de este enfoque terapéutico.
Las dietas altas en azúcar y grasa causan daño del metabolismo celular (disfunción mitocondrial)mientras que el ejercicio hace que trabaje mejor la célula, mejora la calidad de las mitocondrias y la respiración celular. 155
El equilibrio MGO consiste en llevar el cuerpo mediante un ejercicio de tipo aerobico- anaeróbico por lo menos tres veces por semana a una composición con un adecuada cantidad de musculo ,un porcentaje correcto de grasa y mantener una buena densidad ósea, facilitando un metabolismo activo y un estado inflamatorio controlado.
La conexión entre el cerebro y el intestino llamado eje cerebro intestinal se puede ampliar a un sistema cerebro-intestino-nutrientes-microbiota-metabolismo; pasa de ser un eje bidireccional a un sistema multidireccional, donde todos estos subsistemas interactúan y cualquier disfunción en alguno de ellos altera a todo el supraorganismo que es el individuo. La prevención y tratamiento de las enfermedades debe procurar la recuperación y equilibrio de todas las cinco áreas del sistema CINM2 simultáneamente.
Para intervenir en el sistema emocional es necesario hacerlo desde una estructura que nos permita abordar todas las áreas emocionales del individuo y su impacto en el cuerpo, para ello en este artículo se propone el programa de las 7 zonas donde integramos el equilibrio emocional teniendo en cuenta las diferentes teorías psicológicas de mayor efectividad como la terapia cognitiva conductual, la terapia de aceptación y compromiso y la psicología positiva, además de la corrección del modelo predictivo cerebral. Así como la recuperación de la barrera intestinal para regular el estado de inflamación utilizando una dieta natural y balanceada, prebióticos y cepas seleccionadas de probióticos, y así obtener una microbiota diversa y adecuada para cada individuo. Teniendo en cuenta la búsqueda de un equilibrio en la composición corporal en cuando al porcentaje de musculo, grasa y tejido óseo- equilibrio MGO- mediante un ejercicio aerobico y anaeróbico continuo. Todo ello para corregir la disfuncionalidad del sistema CINM2 y llevar al individuo a su mejor estado de bienestar. Restaurar el equilibrio del sistema CINM2 (programa de las 7 zonas) se logra optimizando cada uno de sus subsistemas. Es una manera integral de prevenir y tratar enfermedades como la dispepsia, síndrome de intestino irritable, obesidad, fibromialgia, ansiedad, depresión, Alzheimer , y cáncer. Sabemos que todas ellas tienen un origen multifactorial y con factores comunes en su patofisiología (inflamación y alteración de la BMI), por tanto, requieren un manejo integral.
Aunque está creciendo la evidencia de cómo se relacionan estos subsistemas, aún falta más claridad en sus mecanismos subyacentes y de cómo podemos incidir en ellos para el beneficio de la salud, cuidadosos ensayos clínicos deben ser diseñados para tener una evidencia más sólida.
Para recibir noticias y artículos de interés que mejorarán su bienestar.
CLÍNICA DE ESPECIALISTAS SOGAMOSO
Cra 9a # 14-17 Consultorio 501